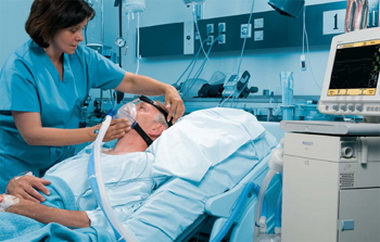
Пример заболевания
Больная Н., 55 лет, поступила в Московскую клиническую больницу им. С. П. Боткина 16.04.83 г. Страдает гипертонической болезнью На фоне гипертонического криза возникло носовое кровотечение. В приемном отделении произведена передняя тампонада, и больная госпитализирована в отоларингологическое отделение.
Проведена гемостатическая терапия, однако кровотечение возобновилось, и через 6 ч выполнена задняя тампонада. В дальнейшем кровотечение периодически возобновлялось и продолжалось в течение 4 дней. 20.04 состояние ухудшилось. Появились жалобы на кашель с мокротой, резкую слабость, головную боль, температура тела повысилась до 38,3°С. С 21.04 при рентгенологическом обследовании выявлена двусторонняя пневмония. Начата инфу-зионная терапия в небольшом объеме и антибактериальная терапия (ампициллин в дозе Зги оксациллин в дозе 2 г в сутки). Несмотря на лечение, состояние продолжало быстро ухудшаться. На фоне выраженной к этому времени постгеморрагической анемии прогрессировали явления дыхательной недостаточности. 22.04 больная переведена в отделение реанимации.
При поступлении состояние тяжелое. Предъявляет жалобы на кашель, боли в груди, удушье. Температура 38,4°С. Кожные покровы бледные, акроцианоз, цианоз носогубного треугольника. Тахипноэ до 30 в минуту. В легких дыхание ослаблено, жесткое, умеренное количество влажных, мелкопузырчатых крепитирующих хрипов. Тахикардия до 120 в минуту. При рентгенологическом исследовании отмечена дальнейшая отрицательная динамика: распространение пневмонии на все правое легкое, поражение нижней доли слева. Ра0, 87,0 мм рт. ст.; Saoo 94,5%, РаСо 47,5 мм рт. ст., в капиллярной крови Р0, 60 мм рт. ст. Продолжена антибактериальная терапия. Произведена катетеризация подключичной вены и начата инфузионная терапия до 2000 мл в сутки. В связи с выраженной анемией произведена гемотрансфузия. Несмотря на угрозу возобновления носового кровотечения, начато введение гепарина в суточной дозе 20 000 ЕД.
23.04 состояние продолжало ухудшаться. Нарастали явления острой дыхательной недостаточности. Больная была возбуждена, отмечался цианоз кожных покровов. Одышка увеличилась до 36 в минуту. В легких большое количество влажных крепитирующих хрипов. Тахикардия до 130 в минуту. Артериальное давление 115/70 мм рт. ст. Гипоксемия прогрессировала: Ра0, 63,5 мм рт. ст., Sa0, 92,5%, Расо, 41,4 мм рт. ст Диагноз: гипертоническая болезнь 2Б стадии, гипертонический криз. носовое кровотечение, постгеморрагическая анемия, двусторонняя аспи-рационная субтотальная сливная пневмония, острая дыхательная недостаточность.
Учитывая возраст больной, отягощенный анамнез (при холецист-эктомии несколько лет назад больная перенесла клиническую смерть), от ИВЛ решено воздержаться. Начато применение фибринолизина по 10 000 ЕД 2 раза в сутки. Доза гепарина увеличена до 30 000 ЕД. Назначена активная физиотерапия: творожное обертывание, баночный массаж.
легких и постоянная ингаляция увлажненного кислорода вибромас Несмотря на интенсивную терапию, состояние продол-
через ка JJiy.jj 24.04 гипоксемия достигла критического уровня, Р02 в жало УхУ**"г повИ снизилось до 45 мм рт. ст., появилась спутанность ??????-> начать ИВЛ.
После премедикации произведена интубация трахеи и, поскольку платалась длительная искусственная вентиляция легких, сразу же Г1^?ДП нена трахеостомия. Проведена санация трахеобронхиального дерева вЫП мОШью фибробронхоскопа, эндотрахеально введены антибиотики, ° П итики. ИВЛ проводили респиратором «Bennett» в следующем ) М^Киме* МОД 28 л/мин, или 410 см^(кг- мин-1), частота дыхания Р^ж минУту, Fio=0,6. Больная адаптировалась к респиратору только Вр 26,7 мм2 рт. ст. Доза фибринолизина увеличена до 40 000 ЕД
vtkh произведена смена антибиотиков: назначен цепорин по 6 г в Вутки внутривенно начато введение димексида и диоксидина. Назначено парентеральное питание. С целью стабилизации гемодинамики применяли преднизолон в дозе до 150 мг в сутки внутривенно. Несмотря на теоапию, сохранялась выраженная гипоксемия, тяжесть состояния усугубилась развитием гипоксической энцефалопатии. В связи с этим, несмотря на явления абсцедирования в легких, решено постепенно увеличить положительное давление в конце выдоха. При увеличении ПДКВ до 15 см вод. ст. оксигенация крови несколько улучшилась, Ра02 повысилось с 58,2 до 84 мм рт. ст. В связи с возобновлением кровотечения из носовых ходов и появлением примеси крови в мокроте фибринолизин пришлось отменить, дозу гепарина уменьшить. Продолжена инфузионная терапия с применением антиагрегантов и препаратов реологического действия (600 мл 0,3% раствора ацетилсалициловой кислоты в сутки -и 400 мл реополиглюкина). Наблюдалась выраженная гипертензия малого круга кровообращения. Центральное венозное давление повысилось до 240 мм вод. ст., что заставило прибегнуть к внутривенному капельному введению нитроглицерина. Антибактериальная терапия усилена применением этазола и эритромицина внутривенно.
В дальнейшем постепенно появилась положительная динамика процесса в легких. Значительно улучшилась оксигенация крови, Ра0, повысилось до 96,7 мм рт. ст., кровотечение из носовых ходов приостановилось и вновь было начато лечение фибринолизином, что ускорило разрешение пневмонии. Больная легко переносила отключение респиратора на 10—15 мин.
30.04 состояние вновь ухудшилось. Тяжесть состояния усугубилась развитием сепсиса и присоединением тромбоза вен правого бедра. В связи с этим ИВЛ продолжена. Усилена иммуностимулирующая терапия: назначен декарис по 150 мг; антистафилококковый гамма-глобу--лин по 5 мл через день, антистафилококковая плазма по 300 мл ежедневно. К антибактериальной терапии добавлен трихопол, цепорин заменен тетрациклином с учетом чувствительности флоры. Несмотря на терапию, в течении септического процесса не наблюдалось положительной динамики. Нарастали явления интоксикации, прогрессировали лим-фопения, палочкоядерный сдвиг влево. В связи с этим решено было с 5.05 начать прямые переливания крови. Через 4 дня получен выраженный эффект. Септический процесс постепенно регрессировал, интоксикация уменьшилась. В легких продолжали стихать воспалительные явления, начались склерозирование и фиброз верхней доли правого легкого, что явилось положительным исходом абсцедирования. Состояние больной улучшилось. С 9.05 начали проводить сеансы ППВЛ. 10.05 ИВЛ пре-забо*еНа* Дальнейшем наблюдалась положительная динамика течения • I л<левания- 14.05 больная переведена в пульмонологическое отделение.
• | лл - "v иилипил недоедена a uyjiDMUH ио выписана в удовлетворительном состоянии.
В рубрике: Особенности проведения ИВЛ при первичной острой дыхательной недостаточности