Тяжесть состояния
При поступлении: состояние средней тяжести, сознание ясно дыхание ритмичное, средней глубины. Пульс 100 ударов в минуту, ритмичный, хорошего наполнения. Артериальное давление 160/90 мм рт Т~ Язык сухой, густо обложен белым налетом. Живот умеренно вздут резко болезнен в правой половине. Симптомы раздражения брюшины выражены во всех отделах.
Симптом Ревзинга положительный.
Через 20 ч после начала болей операция: обнаружен острый гангренозный перфоративный аппендицит, перитонит с наличием большого количества гнойного выпота в брюшной полости. В связи с этим произведены нижнесрединная лапаротомия, аппендэктомия, брюшная полость тщательно осушена и промыта хлоргексидином.
Операция сразу начата под общим обезболиванием. В связи с анатомическими особенностями интубация трахеи удалась только с третьей попытки с помощью фибробронхоскопа. Артериальное давление 200/120 мм рт. ст. Отмечен выраженный цианоз кожных покровов исчезнувший через 8—10 мин после начала ИВЛ. Через 20 мин после начала операции возникла пароксизмальная желудочковая тахикардия (на ЭКГ ритм сердца 186 в минуту), купированная через 10 мин внутривенным введением 5 мл 10% раствора новокаинамида, после чего артериальное давление снизилось до 100/60 мм рт. ст. Гемодинамика стабилизировалась только после внутривенного введения 90 мг предни-золона. За время операции (1 ч 40 мин) внутривенно перелито 1600 мл жидкости, в основном изотонического раствора хлорида натрия.
После окончания оперативного вмешательства восстановились сознание и самостоятельное дыхание. Появилась выраженная реакция на интубационную трубку. Артериальное давление в это время было 170/90 мм рт. ст., пульс 112 в минуту. Несмотря на возникшие в процессе анестезии осложнения, произведена экстубация трахеи.
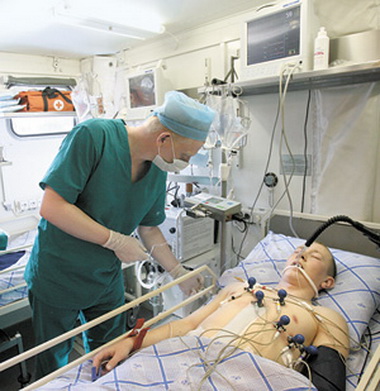
На 2-е сутки состояние средней тяжести. Продолжена инфузионная терапия, введены антибиотики. К вечеру появились влажные хрипы в задних отделах легких. Назначен строфантин, введено 80 мг лазикса. Через 2 сут после операции состояние резко ухудшилось. Сознание спутано, заторможено. Кожные покровы влажные. Дыхание 34 в минуту, поверхностное, хриплое. В легких в нижних отделах с обеих сторон влажные мелкопузырчатые хрипы. Пульс 120 в минуту, с единичными экстрасистрлами. Артериальное давление 180/100 мм рт. ст. Вначале ухудшение состояния было расценено как нарастание перитонита, однако при рентгенографии грудной клетки обнаружена двусторонняя нижнедолевая пневмония. Произведена интубация трахеи, начата ИВЛ. Больная переведена в отделение реанимации Московской клинической больницы им. С. П. Боткина.
В течение ближайших суток после начала ИВЛ удалось добиться временного улучшения состояния: восстановилось ясное сознание, артериальное давление стабильно удерживалось на уровне 150—160/80 90 мм рт. ст. Рао2» составлявшее при поступлении 64 мм рт. ст., после применения ПДКВ 12 см вод. ст. повысилось до 130 мм рт. ст. Однако в дальнейшем, несмотря на комплексную интенсивную терапию, патологические изменения в легких продолжали нарастать. Рао2 начало прогрессивно снижаться, и через 6 сут с момента перевода и 8 сут после операции наступила смерть.
В рубрике: Особенности проведения ИВЛ при первичной острой дыхательной недостаточности